第1回!元気な体をつくりましょう!「ロコモティブシンドローム編」
京都大原記念病院 副院長 三橋尚志 医師が「元気な体をつくりましょう!」と題して「元気な身体を作りましょう」と題して、「ロコトレ(ロコモーショントレーニング)」「サルコペニア体操」「フレイル予防」について解説します。内容は11月3日(火・祝)にオンラインで開催された2020丸竹夷オンライン祭りで講演したものです。採録記事として全4回の掲載を予定しています。本記事は第1回となります。
要介護・要支援の原因となる運動器に関わる疾患
65歳以上の介護が必要になった原因で最も多いのは脳血管疾患、いわゆる脳卒中であり脳梗塞、脳出血、クモ膜下出血になります。全体の割合としてはそれより少ないものの、骨折や転倒、あるいはその他の関節疾患など「運動器」にまつわる疾患を原因とする方も一定割合(男性:10.7%、女性29.3%・図より)いらっしゃり、特に女性の場合はおよそ3分の1が運動器にまつわる疾患が原因と言われています。このグラフは「要介護※1」に関するデータですが、「要支援※2」の原因では運動器に関わる疾患が最も大きな割合を締めています。「運動器」とは、身体を動かすために関わる組織や器官のことで、骨・関節・筋肉・靭帯・腱・神経などから構成されています。
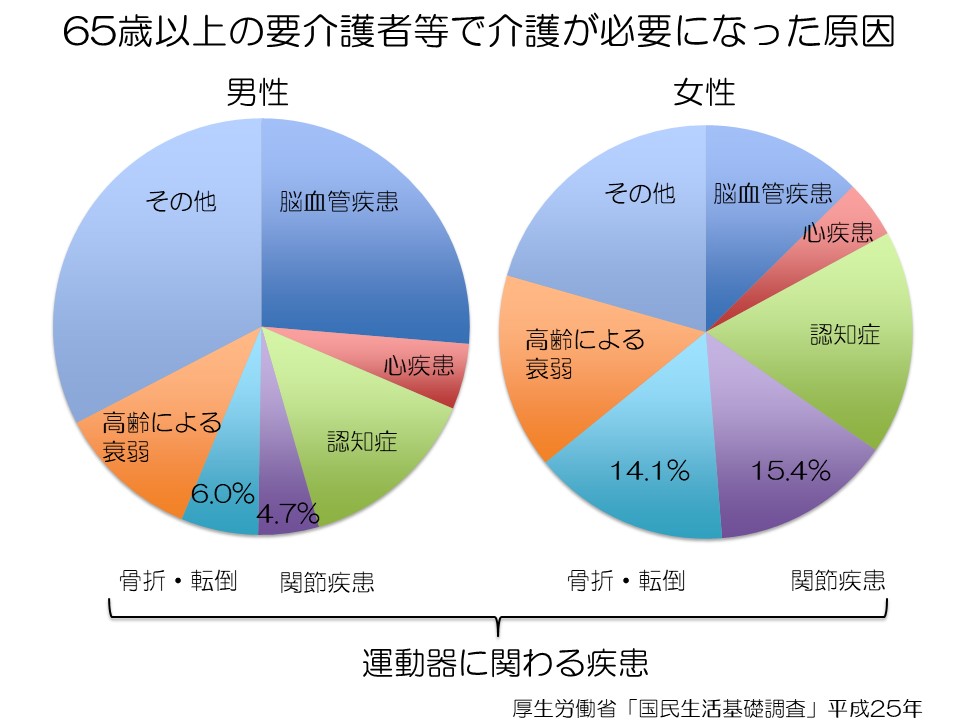
- ※1:要介護:
- 日常生活上の基本的な動作も、自分で行うことが困難であり、何らかの介護を要する状態のこと。例えば、お風呂の時に身体を自分で洗えないために入浴介助が必要な状態。「要介護1」「要介護2」「要介護3」「要介護4」「要介護5」の5段階で、要介護5が最も介護を必要とする段階。
- ※2:要支援:
- 日常生活上の基本的な動作は、ほぼ自分で行うことが可能であるが、日常生活動作の介助や現在の状態の防止により要介護状態となることの予防のために何らかの支援を要する状態のこと。例えば、入浴は自分一人でできるが、浴槽の掃除はできないといった、具体的な生活支援が必要な状態。要支援1、要支援2の2段階。
ロコモティブシンドローム
ロコモティブシンドロームとは2007年に日本整形外科学会により提唱された概念です。「運動器の障害のために移動能力の低下を来した状態」のことを表します。日本語名称は「運動器症候群」ですが、やや固い名称ということで、「ロコモティブシンドローム」略称は「ロコモ」と呼ばれています。
主な原因にはこのようなものがあります。
- ■加齢
- ■運動不足
- ■活動量の低下(エレベーターや自動車などの利用)
- ■過度なスポーツ、無理な姿勢や使いすぎによる怪我や障害
- ■肥満、痩せすぎ
- ■腰や膝などの痛みや不調の放置
- ■骨粗鬆症、変形性関節症、変形性脊椎症などの運動器疾患(腰部脊柱管狭窄症)
- ■外出機会の低下
「外出機会の低下」などもロコモの原因になります。私の専門の整形外科分野の病気では、「変形性関節症」「腰部脊柱管狭窄症」「骨粗鬆症」などの運動器疾患も原因となっています。
ロコモの原因となる疾患①
変形性関節症
長年の使用により関節が老化する現象で、全身どこの関節でも発生します。代表的なのは、体重のかかる膝・股関節など下肢の関節に多く起こるものですが、上肢(手)では指に多く起こります。この疾患は、長年の使用で骨がすり減り、関節のすきまが小さくなってしまいます。やがて軟骨が減ると軟骨下の骨が変形して破壊されてしまいます。
膝の場合は「変形性膝関節症」と言います。膝関節は、身体のなかでも非常に可動域が大きく0~約140度まで曲がります。さらに普段から体重の数倍の荷重を支えています。平地を歩く時で体重の約4倍、階段などの下りでは約7倍の荷重を支えています。膝関節は子供の頃はO脚で、大人になるときれいなX脚になります。
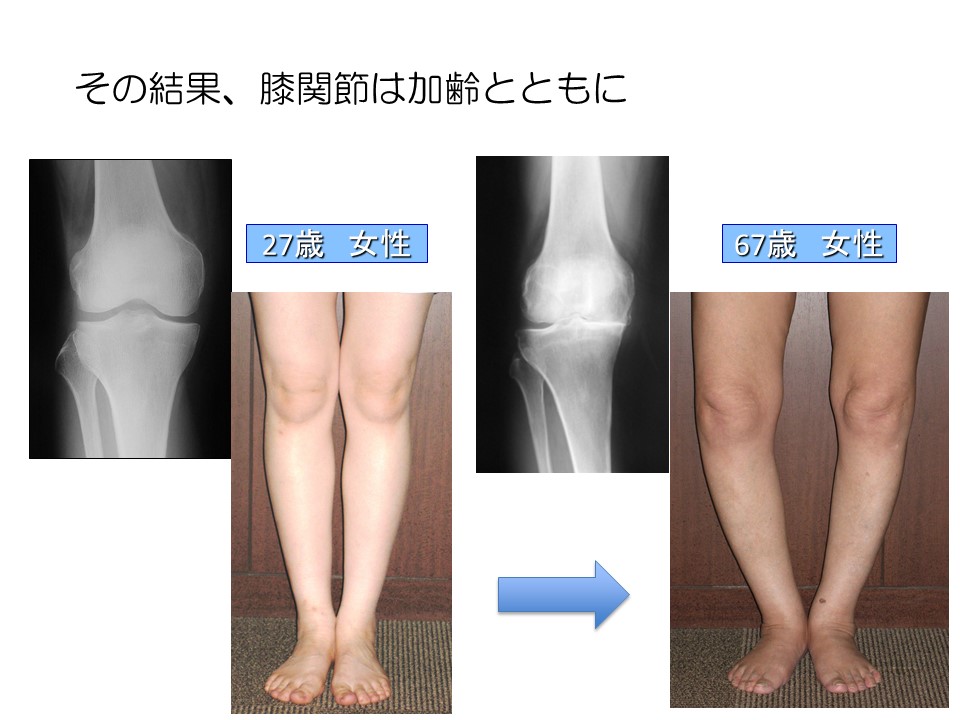
ところが歳を重ねると長年の使用によりO脚になってしまいます。画像は右ひざを正面から見たレントゲン画像です。正常時(画像左)は外側も内側も均等に隙間が空いていますが、高齢期(画像右)では内側の隙間が完全に埋まっていることがわかります。こうなると骨同士が当たり、かなりの痛みが生じます。これが変形性膝関節症です。
ロコモの原因となる疾患②
腰部脊柱管狭窄症
画像はMRI画像で、縦切りに脊椎を切ったように見えています。白く映っているのは水分を多く含むことを示しています。椎間板はもともと弾力性があり、水分が多いため正常時(画像左)はこのように白く映る。ところがご高齢になると椎間板に水分が減り、真っ黒に(画像右)写ります。背骨の神経は頭の脳と同じように脊髄液に浮かぶように通っています。脊椎などに圧迫されるとこの通り道が狭まり、なんとかがんばって活動するようになります。
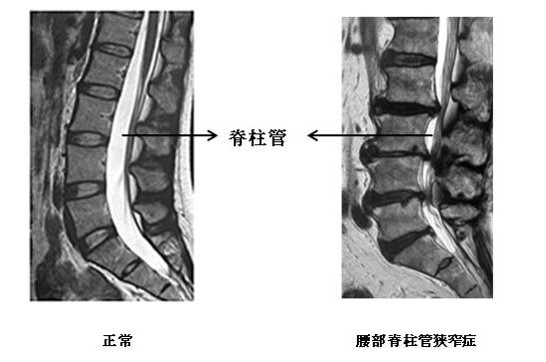
この疾患の最も特徴的な症状は間欠性跛行(かんけつせいはこう)。車の間欠ワイパーはイメージができますでしょうか。動いては止まり、動いては止まります。間欠性跛行のイメ―ジはまさにその通りです。腰部脊柱管狭窄症では歩けます。歩けますが、100m、200mと歩き出すと急に足にしびれや痛みが出て休まなくてはならなくなります。ところが休むとまた歩けるようになる。歩き出すとまた歩けなくなる。このような症状が間欠性跛行であり、腰部脊柱管狭窄症の代表的な症状です。
ロコモの原因となる疾患③
骨粗鬆症
骨がもろくなり、骨折のリスクが強くなります。
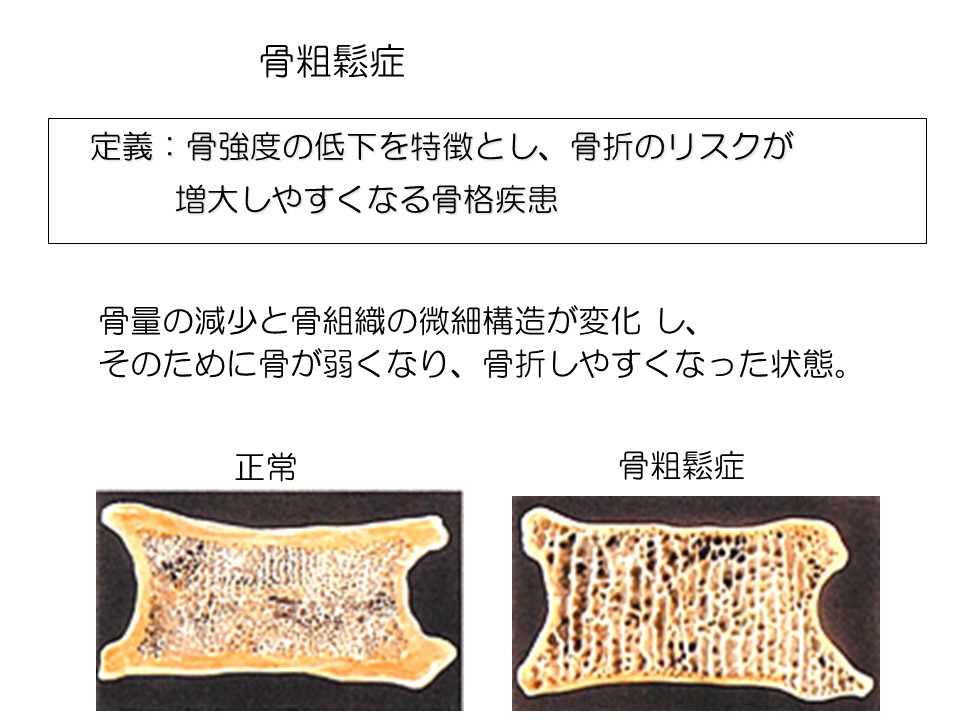
基本的に骨粗鬆症だけでは、特に痛みなどの症状はありません。しかし、特に骨折等がなくても背中に痛みが出る方がいます。これは粗くなった骨がちょっとしたことで、レントゲンに写らないような細かい骨折(微小骨折=マイクロフラクチャー)をした場合などに起こります。
骨粗鬆症が原因になる代表的な事例に「四大骨折(高齢者に多い4つの骨折)」があります。
- ■大腿骨折近位部骨折
- 転倒により起こることが多い股関節のつけ根の骨折
- ■脊椎圧迫骨折
- 尻もちをつくなどして起こることが多い骨折
- ■橈骨遠位端骨折(Colles骨折)
- 転倒して手をついた時に起こることが多い手首の骨折
- ■上腕骨近位端骨折
- 転倒して肩をうつなどして起こる肩などの骨折
なかでも代表的なものが「大腿骨折近位部骨折」「脊椎圧迫骨折」となります。いずれも治療のために手術、ギブス、コルセットなどで動きが制限され、ロコモの原因になってしまいます。このような疾患やケガなどには十分注意していただきたいなと思います。
ロコモーショントレーニング(通称:ロコトレ)
日本整形外科学会が提唱されている「ロコモーショントレーニング(以下、ロコトレ)」があります。内容は「片脚立ち」「スクワット」「ヒールレイズ」「フロントランジ」で構成されています。まずは「片脚立ち」と「スクワット」に取り組むことで、体幹と下肢をある程度鍛えられるとされています。
片脚でしっかりと体を支えるということが体幹を鍛えることになりますし、何よりいつでもどこでも簡単に取り組めるということもポイントです。
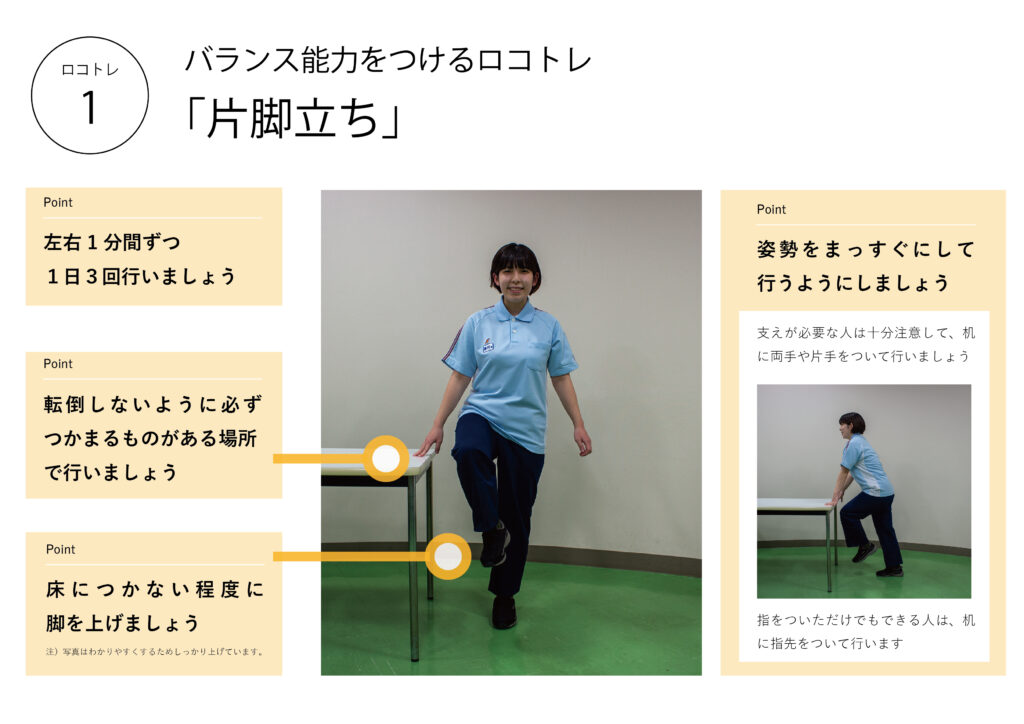
アスリートが行うスクワットより簡単なものです。膝が前にでないよう、お尻を少し後ろに引くように身体を沈めて立ちます。少し筋肉が弱い方は、椅子や机を置くなどして、いざという時に体を支えられるように取り組んでいただきたいと思います。

このような「片脚立ち」「スクワット」に取り組んでいただくことでロコモ予防につながると思います。
【参考】ロコモONLINE(日本整形外科学会 ロコモティブシンドローム予防啓発公式サイト)はこちら
第2回 サルコペニア・フレイル編はこちら
■解説
三橋尚志 Takashi Mitsuhashi

- ■役職等
- 京都大原記念病院 副院長
- 京都大原記念病院グループ 医療連携室 室長
- 一般社団法人 回復期リハビリテーション病棟協会 会長
- ■資格等
- 日本リハビリテーション医学会指導医
- 日本整形外科学会指導医
関連記事
- 2026年05月18日
- 自宅で使える動画集をYoutube公開!
- 2026年04月01日
- 「私たち(京都大原記念病院)を表す、ことば」を乗せて策定した、ブランドビジュアル公開。

